TRESIBA injektionsvätska, lösning i förfylld injektionspenna 100 U/ml
Tilläggsinformation
Tresiba® 100 enheter/ml FlexTouch® injektionsvätska, lösning i förfylld injektionspenna
insulin degludek
Allmänna direktiv
Läs noga igenom denna bipacksedel innan du börjar använda detta läkemedel. Den innehåller information som är viktig för dig.
- Spara denna information, du kan behöva läsa den igen.
- Om du har ytterligare frågor vänd dig till läkare, apotekspersonal eller sjuksköterska.
- Detta läkemedel har ordinerats enbart åt dig. Ge det inte till andra. Det kan skada dem, även om de uppvisar sjukdomstecken som liknar dina.
- Om du får biverkningar, tala med läkare, apotekspersonal eller sjuksköterska. Detta gäller även eventuella biverkningar som inte nämns i denna information. Se avsnitt Eventuella biverkningar.
I denna bipacksedel finns information om följande
- Vad Tresiba® är och vad det används för
- Vad du behöver veta innan du använder Tresiba®
- Hur du använder Tresiba®
- Eventuella biverkningar
- Hur Tresiba® ska förvaras
- Förpackningens innehåll och övriga upplysningar
Vad produkten är och vad den används för
Tresiba® innehåller ett långverkande basinsulin kallat insulin degludek. Det används för att behandla diabetes mellitus hos vuxna, ungdomar och barn från 1 års ålder. Tresiba® hjälper din kropp att sänka blodsockernivån. Det doseras en gång dagligen. Vid tillfällen när du inte kan följa ditt vanliga doseringsschema, kan du ändra tidpunkten för doseringen eftersom Tresiba® sänker blodsockret under lång tid (se avsnitt Hur produkten används ”Flexibilitet i doseringstidpunkt”). Tresiba® kan användas med snabbverkande insulin som tas till måltid. Vid diabetes mellitus typ 2 kan Tresiba® användas tillsammans med diabetesmedel i form av tabletter eller med injicerbara diabetesmedel av annan typ än insulin.
Vid diabetes mellitus typ 1 måste Tresiba® alltid användas i kombination med snabbverkande måltidsinsulin.
Vad du behöver veta innan produkten används
Använd inte Tresiba®
- om du är allergisk mot insulin degludek eller något annat innehållsämne i detta läkemedel (anges i avsnitt Förpackningens innehåll och övriga upplysningar).
Varningar och försiktighet
Tala med läkare, apotekspersonal eller sjuksköterska innan du börjar använda Tresiba®. Var speciellt uppmärksam på följande:
- Lågt blodsocker (hypoglykemi) – om ditt blodsocker är för lågt ska du följa råden för lågt blodsocker i avsnitt Eventuella biverkningar.
- Högt blodsocker (hyperglykemi) – om ditt blodsocker är för högt ska du följa råden för högt blodsocker i avsnitt Eventuella biverkningar.
- Byte från andra insulinpreparat – insulindosen kan behöva ändras om du byter från en annan typ, märke eller tillverkare av insulin. Tala med läkare.
- Samtidig användning av pioglitazon, se ”Pioglitazon” nedan.
- Ögonsjukdom – snabb förbättring av blodsockerkontrollen kan leda till tillfällig försämring av diabetisk ögonsjukdom. Om du får ögonbesvär ska du tala med läkare.
- Försäkra dig om att du använder rätt sorts insulin – kontrollera alltid insulinets etikett före varje injektion för att undvika förväxling mellan olika styrkor av Tresiba® eller med andra insulinpreparat.
Om du har dålig syn, se avsnitt Hur produkten används.
Hudförändringar vid injektionsstället
För att bidra till att förhindra förändringar i fettvävnaden under huden, t.ex. hudförtjockning, hudskrumpning eller knutor under huden, ska du hela tiden växla injektionsställe. Det kan hända att insulinet inte fungerar lika bra om du injicerar i ett område med knutor eller i ett förtjockat eller skrumpnat område (se ”Hur du använder Tresiba®”). Kontakta läkaren om du märker hudförändringar på injektionsstället och innan du byter injektionsställe om du för tillfället injicerar i ett påverkat område. Läkaren kan råda dig att kontrollera blodsockret oftare och att justera din insulindos eller dos av andra diabetesläkemedel.
Barn och ungdomar
Tresiba® kan användas till ungdomar och barn från 1 års ålder. Det finns ingen erfarenhet av Tresiba® hos barn under 1 års ålder.
Andra läkemedel och Tresiba®
Tala om för läkare, apotekspersonal eller sjuksköterska om du tar, nyligen har tagit eller kan tänkas ta andra läkemedel. Vissa läkemedel påverkar din blodsockernivå och det kan innebära att din insulindos behöver ändras.
Här nedan följer en lista över de vanligaste läkemedlen som kan påverka din insulinbehandling.
Din blodsockernivå kan sjunka (hypoglykemi) om du tar:
- andra läkemedel mot diabetes (tabletter eller som injektion)
- sulfonamider, mot infektioner
- anabola steroider, t ex testosteron
- betablockerare, mot högt blodtryck. De kan göra det svårare att känna igen varningssignalerna för lågt blodsocker (se avsnitt Eventuella biverkningar ”Varningssignaler för lågt blodsocker”)
- acetylsalicylsyra (och andra salicylater) mot smärta och lindrig feber
- MAO-hämmare, mot depression
- ACE-hämmare, mot vissa hjärtproblem eller högt blodtryck.
Din blodsockernivå kan höjas (hyperglykemi) om du tar:
- danazol, mot endometrios (livmoderslemhinnevävnad som växer utanför livmodern)
- antikonceptionsmedel (p-piller), för födelsekontroll
- sköldkörtelhormoner, mot sköldkörtelsjukdomar
- tillväxthormon, mot tillväxthormonbrist
- glukokortikoider, t ex kortison, mot inflammationer
- sympatomimetika, t ex adrenalin, salbutamol eller terbutalin, mot astma
- tiazider, mot högt blodtryck eller om din kropp behåller för mycket vätska (vätskeansamling).
Oktreotid och lanreotid: används för behandling av en ovanlig sjukdom med överproduktion av tillväxthormon (akromegali). Dessa kan antingen höja eller sänka din blodsockernivå.
Pioglitazon: diabetesmedel (tabletter) för behandling av diabetes mellitus typ 2. Vissa patienter som haft typ 2-diabetes och hjärtsjukdom under många år eller tidigare stroke, utvecklade hjärtsvikt vid behandling med pioglitazon och insulin. Informera läkare omedelbart om du får tecken på hjärtsvikt såsom oväntad andnöd, snabb viktökning eller lokal svullnad (ödem).
Om något av ovanstående gäller dig (eller om du är osäker) ska du tala med läkare, apotekspersonal eller sjuksköterska.
Tresiba® och alkohol
Ditt insulinbehov kan förändras om du dricker alkohol. Blodsockernivån kan antingen höjas eller sänkas. Du bör därför kontrollera din blodsockernivå oftare än vanligt.
Graviditet och amning
Om du är gravid eller ammar, tror att du kan vara gravid eller planerar att skaffa barn, rådfråga läkare eller apotekspersonal innan du använder detta läkemedel. Insulindosen kan behöva ändras under graviditet och efter förlossning. Det är nödvändigt att ha noggrann kontroll över din diabetes under graviditeten. Att undvika för lågt blodsocker (hypoglykemi) är särskilt viktigt för ditt barns hälsa.
Körförmåga och användning av maskiner
För lågt blodsocker eller för högt blodsocker kan påverka din förmåga att köra bil eller att använda verktyg eller maskiner. För lågt eller för högt blodsocker kan påverka din koncentrations- och reaktionsförmåga. Detta kan vara farligt för dig själv och andra. Fråga läkare om du bör köra bil eller använda maskiner:
- om du ofta får låg blodsockernivå
- om du tycker det är svårt att känna igen tecken på låg blodsockernivå.
Viktig information om några innehållsämnen i Tresiba®
Detta läkemedel innehåller mindre än 1 mmol natrium (23 mg) per dos. Detta innebär att Tresiba® är näst intill ”natriumfritt”.
Hur produkten används
Använd alltid detta läkemedel enligt läkarens anvisningar. Rådfråga läkare, apotekspersonal eller sjuksköterska om du är osäker.
Om du är blind eller har svåra synproblem och inte kan läsa dosräknaren på pennan, ska du inte använda injektionspennan utan hjälp. Ta hjälp av någon som har god syn och vet hur man använder den förfyllda injektionspennan FlexTouch®.
Tresiba® i en förfylld injektionspenna finns i två styrkor. ”Tresiba® 100 enheter/ml” eller ”Tresiba® 200 enheter/ml” är tydligt markerat på pennans etikett och förpackning. Dessutom är förpackning och etikett till Tresiba® 100 enheter/ml ljusgrön, och förpackning och etikett till Tresiba® 200 enheter/ml mörkgrön med ränder med en röd ruta som markerar formuleringens styrka.
För båda styrkorna, ställs dosen in i enheter. Dosstegen är dock olika för de två styrkorna av Tresiba®.
Tresiba® 100 enheter/ml är en förfylld injektionspenna, som man kan ställa in doser på 1–80 enheter per injektion i steg om 1 enhet. Den förfyllda pennans dosräknare visar antalet enheter insulin som ska injiceras. Gör ingen omräkning av dosen.
Läkare kommer att besluta tillsammans med dig:
- hur mycket Tresiba® du behöver varje dag
- när du ska kontrollera din blodsockernivå och om du behöver en högre eller lägre dos.
Flexibilitet i doseringstidpunkt
- Följ alltid läkarens dosrekommendationer.
- Använd Tresiba® en gång dagligen, lämpligen vid samma tidpunkt varje dag.
- När du inte kan ta Tresiba® vid samma tidpunkt på dagen, kan du ändra tidpunkten för när du tar Tresiba®. Se till att det går minst 8 timmar mellan doserna. Det finns ingen erfarenhet om flexibel doseringstidpunkt för Tresiba® hos barn och ungdomar.
- Om du vill ändra dina kostvanor, ska du först rådgöra med läkare, apotekspersonal eller sjuksköterska, eftersom ändrade kostvanor kan ändra ditt behov av insulin.
Läkaren kan komma att ändra din dos beroende på din blodsockernivå.
När du använder andra läkemedel ska du fråga läkaren om din behandling behöver justeras.
Användning till äldre (≥ 65 år)
Tresiba® kan användas av äldre, men du kan behöva kontrollera din blodsockernivå oftare om du är äldre. Tala med läkaren om förändringar av dosen.
Om du har problem med njurarna eller levern
Om du har problem med njurarna eller levern, kan du behöva kontrollera din blodsockernivå oftare. Tala med läkaren om förändringar av din Tresiba® dos.
Att injicera läkemedlet
Innan du använder Tresiba® för första gången kommer läkaren eller sjuksköterskan att visa dig hur du ska använda den förfyllda pennan.
- Kontrollera namnet och styrkan på injektionspennans etikett, för att förvissa dig om att det är Tresiba® 100 enheter/ml.
Använd inte Tresiba®
- i infusionspumpar för insulin.
- om injektionspennan har skadats eller inte har förvarats korrekt (se avsnitt Hur produkten ska förvaras).
- om insulinet inte är klart och färglöst.
Hur du injicerar
- Tresiba® ges som en injektion under huden (subkutan injektion). Det får inte injiceras i en ven eller muskel.
- De bästa ställena att injicera på är framsidan av låren, överarmarna eller framsidan av midjan (buken).
- Växla injektionsställe inom samma område, där du injicerar varje dag, för att minska risken att utveckla knölar eller gropar i huden (se avsnitt Eventuella biverkningar).
- Använd alltid en ny injektionsnål för varje injektion. Återanvändning av nålar kan öka risken för tilltäppta nålar och leda till felaktig dosering. Kassera nålen på ett säkert sätt efter varje användning.
- För att undvika feldoseringar och möjlig överdosering, använd inte en spruta för att ta ut lösningen från pennan.
En detaljerad bruksanvisning finns på andra sidan av denna bipacksedel.
Om du har använt för stor mängd av Tresiba®
Om du använder för mycket insulin kan ditt blodsocker bli för lågt (hypoglykemi). Se råden i avsnitt Eventuella biverkningar ”För lågt blodsocker”.
Om du har glömt att använda Tresiba®
Om du glömmer en dos ska du injicera den missade dosen när du upptäcker misstaget, men försäkra dig om att det är minst 8 timmar mellan doserna. Om du upptäcker att du har missat den föregående dosen, när det är dags att ta nästa planerade dos, ska du inte injicera dubbel dos utan återuppta din en gång om dagen-dosering.
Om du slutar att använda Tresiba®
Sluta inte att använda insulin utan att först tala med läkare. Om du slutar att använda insulin kan det leda till mycket högt blodsocker och ketoacidos (ett tillstånd med för mycket syra i blodet). Se råden i avsnitt Eventuella biverkningar ”För högt blodsocker”.
Eventuella biverkningar
Liksom alla läkemedel kan detta läkemedel orsaka biverkningar, men alla användare behöver inte få dem.
För lågt blodsocker (hypoglykemi) är mycket vanligt vid insulinbehandling (kan förekomma hos fler än 1 av 10 användare). Det kan vara mycket allvarligt. Om din blodsockernivå sjunker för mycket, kan du bli medvetslös. Allvarlig hypoglykemi kan ge hjärnskador och vara livshotande. Om du har symtom på lågt blodsocker (insulinkänning) ska du omedelbart se till att blodsockernivån höjs. Se råden nedan under ”För lågt blodsocker”.
Om du får en allvarlig allergisk reaktion (inträffar i sällsynta fall) mot insulinet eller något av innehållsämnena i Tresiba® ska du sluta att använda detta läkemedel och uppsöka läkare omedelbart. Tecknen på en allvarlig allergisk reaktion är att:
- de lokala reaktionerna sprids till andra delar av kroppen
- du känner dig plötsligt sjuk och svettas
- du börjar kräkas
- du får svårt att andas
- du får hjärtklappning eller känner dig yr.
Hudförändringar på injektionsstället:
Om du injicerar insulin på samma ställe kan fettvävnaden antingen skrumpna (lipoatrofi) eller förtjockas (lipohypertrofi) (kan förekomma hos upp till 1 av 100 användare). Knutor under huden kan också orsakas av ansamling av ett protein som kallas amyloid (kutan amyloidos. Hur ofta detta förekommer är inte känt). Det kan hända att insulinet inte fungerar lika bra om du injicerar i ett område med knutor eller i ett förtjockat eller skrumpnat område. Byt injektionsställe för varje injektion för att förhindra dessa hudförändringar.
Andra biverkningar omfattar:
Vanliga (kan förekomma hos upp till 1 av 10 användare)
Lokala reaktioner: Det kan förekomma lokala reaktioner vid det ställe där du ger dig själv injektionen. Det kan bland annat vara följande symtom: smärta, rodnad, nässelutslag, svullnad och klåda. Reaktionerna försvinner vanligtvis efter några dagar. Gå till läkaren om de inte försvinner efter några veckor. Sluta använda Tresiba® och sök läkare omedelbart om reaktionerna blir allvarliga. Mer information hittar du ovan under avsnittet om allvarlig allergisk reaktion.
Mindre vanliga (kan förekomma hos upp till 1 av 100 användare)
Svullnad runt lederna: När du inleder behandlingen kan det ansamlas mer vätska än normalt i kroppen. Detta orsakar svullnad runt vristerna och andra leder. Oftast är det kortvarigt.
Sällsynta (kan förekomma hos upp till 1 av 1 000 användare)
Detta läkemedel kan orsaka allergiska reaktioner som nässelutslag, svullnad i tunga och läppar, diarré, illamående, trötthet och klåda.
Allmänna besvär av diabetesbehandling
- För lågt blodsocker (hypoglykemi)
Du kan få för lågt blodsocker:
om du dricker alkohol, använder för mycket insulin, motionerar mer än vanligt, äter för lite eller hoppar över en måltid.
Varningssignaler för lågt blodsocker – dessa kan komma plötsligt:
Huvudvärk, sluddrigt tal, hjärtklappning, kallsvettning, sval och blek hud, illamående, stark hungerkänsla, darrningar eller nervositet/oroskänslor, känsla av ovanlig trötthet, svaghet och dåsighet, förvirring och koncentrationssvårigheter, kortvarig synförändring.
Så gör du om du får lågt blodsocker
- Ät druvsockertabletter eller något annat mellanmål som innehåller mycket socker, som godis, kakor eller fruktjuice. (Ha alltid med dig druvsockertabletter eller mellanmål med mycket socker i för säkerhets skull.)
- Kontrollera om möjligt ditt blodsocker och vila. Du kan behöva kontrollera ditt blodsocker mer än en gång, eftersom det för alla basinsuliner gäller att förbättringen från perioden med lågt blodsocker kan vara fördröjd.
- När symtomen på lågt blodsocker har försvunnit eller när din blodsockernivå har stabiliserats ska du fortsätta som vanligt med insulinbehandlingen.
Så bör andra göra om du förlorar medvetandet
Berätta för alla som du umgås med att du har diabetes. Berätta för dem vad som kan hända om ditt blodsocker blir för lågt, t ex att du kan förlora medvetandet.
Berätta för dem att om du skulle förlora medvetandet måste de göra följande:
- vända dig på sidan
- genast se till att du får läkarvård
- inte ge dig något att äta eller dricka eftersom du kan kvävas.
Du kan återfå medvetandet snabbare om du får glukagon. Det får bara ges av en person som känner till hur man använder det.
- Om du får glukagon kommer du att behöva socker eller ett mellanmål som innehåller socker, så snart du återfår medvetandet.
- Om du inte reagerar på glukagonbehandlingen måste du behandlas på sjukhus.
- Om allvarligt lågt blodsocker inte behandlas kan det med tiden orsaka hjärnskador. Dessa kan bli kort- eller långvariga. Lågt blodsocker kan till och med orsaka dödsfall.
Tala med läkare om:
- du har fått så lågt blodsocker att du förlorat medvetandet
- du har använt glukagon
- du har haft lågt blodsocker flera gånger den senaste tiden.
Dosen eller tidpunkterna för dina insulininjektioner, dina måltider eller motionsvanor kan behöva ändras.
- För högt blodsocker (hyperglykemi)
Du kan få för högt blodsocker:
om du äter mer eller motionerar mindre än vanligt, dricker alkohol, får en infektion eller feber, inte har använt tillräckligt med insulin, regelbundet använder mindre insulin än du behöver, glömmer att använda ditt insulin eller slutar att använda insulin utan att tala med läkaren först.
Varningssignaler för högt blodsocker – dessa uppstår oftast gradvis:
Rodnande torr hud; dåsighet eller trötthet; muntorrhet, fruktluktande (acetonliknande) andedräkt; täta urinträngningar, törst; aptitlöshet, illamående eller kräkningar.
Dessa tecken kan tyda på ett mycket allvarligt tillstånd som kallas ketoacidos. Det innebär en ansamling av syra i blodet eftersom kroppen bryter ner fett istället för socker. Om det inte behandlas kan det leda till diabeteskoma och så småningom död.
Så gör du om du får högt blodsocker
- Testa din blodsockernivå.
- Gör ett ketontest på urinen eller blodet.
- Sök vård omedelbart.
Rapportering av biverkningar
Om du får biverkningar, tala med läkare, apotekspersonal eller sjuksköterska. Detta gäller även biverkningar som inte nämns i denna information. Du kan också rapportera biverkningar direkt (se detaljer nedan). Genom att rapportera biverkningar kan du bidra till att öka informationen om läkemedels säkerhet.
webbplats: www.fimea.fi
Säkerhets- och utvecklingscentret för läkemedelsområdet Fimea
Biverkningsregistret
PB 55
00034 FIMEA
Hur produkten ska förvaras
Förvara detta läkemedel utom syn- och räckhåll för barn.
Används före utgångsdatum som anges på injektionspennans etikett och kartong efter ”EXP”. Utgångsdatumet är den sista dagen i angiven månad.
Före första användning
Förvaras i kylskåp (2°C till 8°C). Får ej frysas. Förvaras inte nära kylelementet. Förvara pennan med pennhuven påsatt. Ljuskänsligt.
Efter första användningen eller om medtagen som reserv
Du kan ta med dig Tresiba® förfylld injektionspenna (FlexTouch®) och förvara den i rumstemperatur (högst 30°C) eller i kylskåp (2°C till 8°C) i upp till 8 veckor.
För att skydda injektionspennan mot ljus ska du alltid sätta på pennhuven när du inte använder den.
Läkemedel ska inte kastas i avloppet eller bland hushållsavfall. Fråga apotekspersonalen hur man kastar läkemedel som inte längre används. Dessa åtgärder är till för att skydda miljön.
Förpackningens innehåll och övriga upplysningar
Innehållsdeklaration
- Den aktiva substansen är insulin degludek. Varje ml lösning innehåller 100 enheter insulin degludek. Varje förfylld penna innehåller 300 enheter insulin degludek i 3 ml lösning.
- Övriga innehållsämnen är glycerol, metakresol, fenol, zinkacetat, saltsyra och natriumhydroxid (för pH-justering) och vatten för injektionsvätskor (se avsnitt Vad du behöver veta innan produkten används).
Läkemedlets utseende och förpackningsstorlekar
Tresiba® är en klar och färglös injektionsvätska, lösning i en förfylld penna (300 enheter per 3 ml).
Förpackningsstorlekar: 1 (med och utan injektionsnålar), 5 (utan injektionsnålar) och en multipelförpackning på 10 (2 x 5) (utan injektionsnålar) förfyllda injektionspennor på 3 ml. Eventuellt kommer inte alla förpackningsstorlekar att marknadsföras.
Innehavare av godkännande för försäljning
Novo Nordisk A/S
Novo Alle 1
DK-2880 Bagsvaerd, Danmark
Tillverkare
Novo Nordisk A/S
Novo Alle 1
DK-2880 Bagsvaerd
Danmark
Novo Nordisk Production SAS
45 Avenue D Orleans
28000 Chartres
Frankrike
Denna bipacksedel ändrades senast 06/2025
Ytterligare information om detta läkemedel finns på Europeiska läkemedelsmyndighetens webbplats: http://www.ema.europa.eu
Tresiba®, FlexTouch®, NovoFine® och NovoTwist® är varumärken som ägs av Novo Nordisk A/S, Danmark
© 2025
Novo Nordisk A/S
Direktiv för användaren
Bruksanvisning för Tresiba® 100 enheter/ml FlexTouch® injektionsvätska, lösning i en förfylld injektionspenna
Läs nedanstående instruktioner noga innan du använder FlexTouch® förfylld injektionspenna.
Om du inte följer instruktionerna noggrant kan du få för lite eller för mycket insulin, vilket kan leda till för hög eller för låg blodsockernivå.
Innan du använder pennan måste du få utbildning av en läkare eller sjuksköterska.
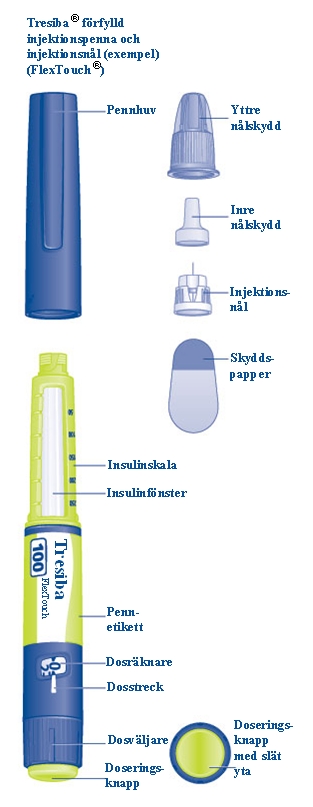
Börja med att kontrollera att injektionspennan innehåller Tresiba® 100 enheter/ml. Titta därefter på bilderna nedan för att lära känna injektionspennans och injektionsnålens olika delar.
Om du är blind eller har svåra synproblem och inte kan läsa dosräknaren på pennan, ska du inte använda injektionspennan utan hjälp. Ta hjälp av någon som har god syn och vet hur man använder FlexTouch® förfylld injektionspenna.
Insulinpennan är förfylld och försedd med dosväljare och innehåller 300 enheter insulin. Du kan välja max 80 enheter per dos i steg om 1 enhet. Injektionspennan är utformad för att användas tillsammans med NovoTwist® eller NovoFine® engångsnålar upp till en längd av 8 mm.
![]() Viktig information
Viktig information
Läs dessa upplysningar noggrant eftersom de är viktiga för att kunna använda injektionspennan på ett korrekt sätt.
1 Att förbereda injektionspennan
- Kontrollera namn och styrka på etiketten på injektionspennan, för att vara säker på att det är Tresiba® 100 enheter/ml. Detta är särskilt viktigt om du tar mer än en typ av insulin. Om du tar fel sorts insulin kan din blodsockernivå bli för hög eller för låg.
- Ta av pennhuven.
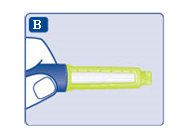
- Kontrollera att insulinet i pennan är klart och färglöst.
Titta i insulinfönstret på pennan. Om insulinet ser grumligt ut ska du inte använda pennan.
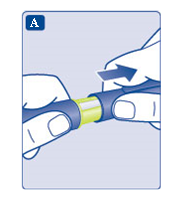
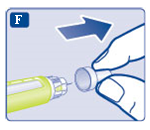
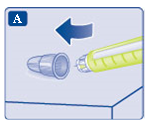
- Ta en ny injektionsnål och dra bort skyddspappret.
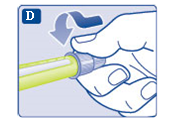
- Tryck in injektionsnålen rakt i pennan. Skruva tills den sitter fast.
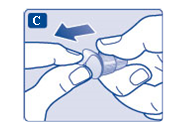
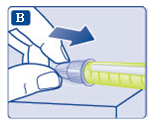
- Dra av det yttre nålskyddet och spara det till senare. Du kommer att behöva det efter injektionen för att kunna ta bort injektionsnålen från pennan på ett korrekt sätt.
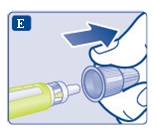
- Dra av det inre nålskyddet och kasta det. Om du försöker sätta tillbaka det kan du råka sticka dig på injektionsnålen.
En droppe insulin kan synas på nålspetsen. Detta är normalt, men du måste ändå kontrollera insulinflödet.
![]() Använd alltid en ny injektionsnål vid varje injektion.
Använd alltid en ny injektionsnål vid varje injektion.
Detta minskar risken för kontaminering, infektion, insulinläckage, tilltäppta injektionsnålar och feldosering.
![]() Använd aldrig en böjd eller skadad injektionsnål.
Använd aldrig en böjd eller skadad injektionsnål.
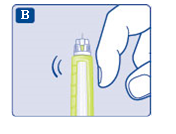
2 Kontrollera insulinflödet
- Kontrollera alltid insulinflödet innan du börjar.
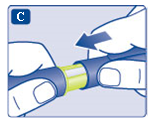
På så sätt kan du vara säker på att få en fullständig insulindos. - Ställ in dosväljaren på 2 enheter. Kontrollera att dosräknaren visar 2.
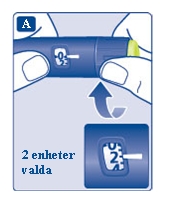
- Håll pennan med injektionsnålen uppåt.
Knacka försiktigt på toppen av pennan några gånger så att eventuella luftbubblor stiger uppåt.
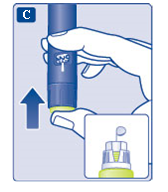
- Håll doseringsknappen intryckt tills dosräknaren står på 0.
Nollan måste vara i linje med dosstrecket.
En droppe insulin ska synas på nålspetsen.
En liten luftbubbla kan finnas kvar på nålspetsen, men den kommer inte att injiceras.
Om det inte syns någon droppe ska du upprepa steg 2A till 2C upp till sex gånger. Om det fortfarande inte syns någon droppe ska du byta injektionsnål och upprepa steg 2A till 2C en gång till.
Om det fortfarande inte syns någon insulindroppe ska du kassera pennan och använda en ny.
![]() Se till att det alltid syns en droppe på nålspetsen innan du injicerar. Detta säkerställer att insulinet flödar.
Se till att det alltid syns en droppe på nålspetsen innan du injicerar. Detta säkerställer att insulinet flödar.
Om det inte syns någon droppe kommer du inte att injicera något insulin även om dosräknaren rör sig. Detta kan tyda på en tilltäppt eller skadad injektionsnål.
![]() Kontrollera alltid flödet innan du injicerar. Om du inte kontrollerar flödet kan du få för lite insulin eller inget insulin alls. Detta kan leda till för hög blodsockernivå.
Kontrollera alltid flödet innan du injicerar. Om du inte kontrollerar flödet kan du få för lite insulin eller inget insulin alls. Detta kan leda till för hög blodsockernivå.
3 Välj dos
- Kontrollera att dosräknaren står på 0 innan du börjar.
Nollan måste vara i linje med dosstrecket.
- Vrid på dosväljaren för att välja den dos som du behöver enligt anvisningarna från läkare eller sjuksköterska.
Om du väljer fel dos kan du vrida dosväljaren framåt eller bakåt för att få rätt dos.
Du kan ställa in pennan på maximalt 80 enheter.
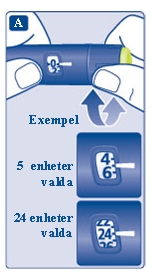
Du ändrar antalet enheter med hjälp av dosväljaren. Det är bara dosräknaren och dosstrecket som visar hur många enheter du väljer per dos.
Du kan välja upp till 80 enheter per dos. När pennan innehåller mindre än 80 enheter stannar dosräknaren på det antal enheter som finns kvar.
Dosväljaren klickar på olika sätt när du vrider den framåt, bakåt eller förbi det antal enheter som finns kvar. Räkna inte pennans klickljud.
![]() Använd alltid dosräknaren och dosstrecket för att se hur många enheter du har valt innan du injicerar insulinet.
Använd alltid dosräknaren och dosstrecket för att se hur många enheter du har valt innan du injicerar insulinet.
Räkna inte pennans klickljud. Om du väljer och injicerar fel dos kan din blodsockernivå bli för hög eller för låg.
Använd inte insulinskalan. Den visar bara ungefär hur mycket insulin som finns kvar i pennan.
4 Injicera dosen
- För in injektionsnålen i huden som läkaren eller sjuksköterskan har visat dig.
- Kontrollera att du kan se dosräknaren.
Rör inte dosräknaren med fingrarna. Detta kan avbryta injektionen. - Håll doseringsknappen intryckt tills dosräknaren står på 0.
Nollan måste vara i linje med dosstrecket.
Därefter kan du höra eller känna ett klick. - Håll kvar injektionsnålen under huden i minst 6 sekunder för att säkerställa att hela dosen har injicerats.
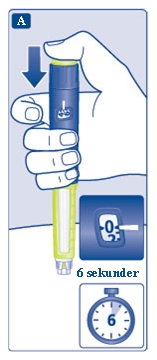
- Dra ut injektionsnålen och pennan rakt ur huden.
Om det sipprar ut blod vid injektionsstället kan du trycka lätt med en bomullstuss. Gnugga inte området.
Det kan synas en droppe insulin vid nålspetsen efter injektionen. Detta är normalt och påverkar inte dosen.
![]() Håll alltid ett öga på dosräknaren för att se hur många enheter du injicerar.
Håll alltid ett öga på dosräknaren för att se hur många enheter du injicerar.
Dosräknaren visar exakt antal enheter. Räkna inte pennans klickljud. Håll doseringsknappen intryckt tills dosräknaren återgår till 0 efter injektionen. Om dosräknaren stannar innan den återgår till 0 har inte hela dosen givits, vilket kan leda till för hög blodsockernivå.
5 Efter injektionen
- För in nålspetsen i det yttre nålskyddet på en plan yta utan att röra vid injektionsnålen eller det yttre nålskyddet.
- När injektionsnålen är täckt, för du försiktigt på det yttre nålskyddet helt och hållet.
- Skruva bort injektionsnålen och kassera den på ett säkert sätt.
- Sätt tillbaka pennhuven på pennan efter varje användning för att skydda insulinet från ljus.
Kassera alltid injektionsnålen efter varje injektion i en behållare lämplig för vassa föremål. Detta minskar risken för kontaminering, infektion, insulinläckage, tilltäppta injektionsnålar och feldosering. Om injektionsnålen är tilltäppt kommer du inte att injicera något insulin.
När pennan är tom ska du kassera den utan injektionsnål, enligt anvisningar från läkare, sjuksköterska, apotekspersonal eller lokala myndigheter. Kasta inte den använda nålen i hushållsavfall.
![]() Försök aldrig sätta tillbaka det inre nålskyddet på injektionsnålen. Du kan sticka dig på injektionsnålen.
Försök aldrig sätta tillbaka det inre nålskyddet på injektionsnålen. Du kan sticka dig på injektionsnålen.
![]() Ta alltid bort injektionsnålen efter varje injektion och förvara din penna utan injektionsnålen fastsatt.
Ta alltid bort injektionsnålen efter varje injektion och förvara din penna utan injektionsnålen fastsatt.
Detta minskar risken för kontaminering, infektion, insulinläckage, tilltäppta injektionsnålar och feldosering.
6 Hur mycket insulin finns det kvar?
- Insulinskalan visar ungefär hur mycket insulin som finns kvar i pennan.
- Om du vill se exakt hur mycket insulin som finns kvar ska du använda dosräknaren:
Vrid dosväljaren tills dosräknaren stannar.
Om den visar 80, finns det minst 80 enheter kvar i pennan.
Om den visar mindre än 80, visar siffran det antal enheter som finns kvar i pennan.
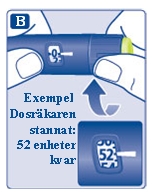
- Vrid dosväljaren bakåt tills dosräknaren visar 0.
- Om du behöver mer insulin än det antal enheter som finns kvar i pennan kan du dela upp dosen på två olika pennor.
![]() Var mycket noga med att räkna rätt om du delar upp dosen.
Var mycket noga med att räkna rätt om du delar upp dosen.
Om du är tveksam bör du ta hela dosen med en ny penna. Om du delar upp dosen fel injicerar du för lite eller för mycket insulin, vilket kan leda till för hög eller för låg blodsockernivå.
![]() Ytterligare viktig information
Ytterligare viktig information
- Ha alltid pennan med dig.
- Du bör alltid bära med dig en extra penna och nya injektionsnålar i händelse av förlust eller skada.
- Du bör alltid förvara pennan och injektionsnålarna utom syn- och räckhåll för andra, särskilt barn.
- Dela aldrig din penna eller dina injektionsnålar med någon annan. Det kan sprida infektioner.
- Dela aldrig din penna med någon annan. Din medicin kan vara skadlig för deras hälsa.
- Vårdgivare måste vara mycket försiktiga vid hantering av använda injektionsnålar för att minska risken för stickskador och infektioner.
Ta hand om din penna
Var försiktig med din penna. Hårdhänt hantering eller felaktig användning kan orsaka feldosering, vilket kan leda till för hög eller för låg blodsockernivå.
- Lämna inte pennan i bilen eller på någon annan plats där den kan bli för varm eller för kall.
- Utsätt inte pennan för damm, smuts eller vätska.
- Du får inte tvätta, blötlägga eller smörja pennan. Om det behövs kan du rengöra den med ett milt rengöringsmedel och en fuktig trasa.
- Se till att inte tappa pennan och låt den inte slås mot en hård yta.
Om du tappar den eller misstänker något problem bör du sätta på en ny injektionsnål och kontrollera insulinflödet innan du injicerar. - Försök inte fylla pennan på nytt. När den är tom måste den kasseras.
- Försök inte att reparera pennan eller ta isär den.